Contents
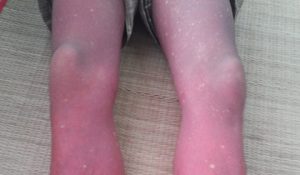
- 1 Sốt xuất huyết Dengue do một loài trong nhóm arbovirus gây ra, lây truyền qua muỗi Aedes. Bệnh có tỉ lệ mắc cao tại nhiều quốc gia châu Á, Nam Mỹ và ngày càng tăng ở châu Phi. Bệnh thường khởi phát với đột ngột sốt, đau sau hốc mắt và sốt cao liên tục trong 2-7 ngày. Hầu hết tự phục hồi, nhưng một tỷ lệ nhỏ có thể tiến triển nặng. Trong giai đoạn phục hồi, thường thấy (ban hồi phục).
Sốt xuất huyết Dengue do một loài trong nhóm arbovirus gây ra, lây truyền qua muỗi Aedes. Bệnh có tỉ lệ mắc cao tại nhiều quốc gia châu Á, Nam Mỹ và ngày càng tăng ở châu Phi. Bệnh thường khởi phát với đột ngột sốt, đau sau hốc mắt và sốt cao liên tục trong 2-7 ngày. Hầu hết tự phục hồi, nhưng một tỷ lệ nhỏ có thể tiến triển nặng. Trong giai đoạn phục hồi, thường thấy (ban hồi phục).
1.Chẩn đoán
Nghi ngờ sốt xuất huyết ở trẻ sốt > 2 ngày, tại vùng dịch tễ sốt xuất huyết.
- Nhức đầu, đau sau hốc mắt, đau cơ và khớp, đau bụng, nôn ói và/hoặc có thể có hoặc không có phát ban. Đôi khi khó khăn phân biệt giữa sốt xuất huyết Dengue với các nhiễm trùng thông thường khác.
2.Điều trị
Hầu hết trẻ bị sốt xuất huyết Dengue có thể được điều trị tại nhà, tuy nhiên, gia đình cần có khả năng tiếp cận tốt với bệnh viện.
Tư vấn cho phụ huynh đưa trẻ tái khám theo dõi hàng ngày và cần nhập viện ngay khi xuất hiện một trong những triệu chứng sau: đau bụng dữ dội, nôn liên tục, chi lạnh, ẩm, li bì hoặc bứt rứt, chảy máu, ví dụ: phân đen hoặc nôn ra màu cà phê.
Khuyến khích tăng lượng dịch nhập bằng nước sạch hoặc dung dịch ORS để bù lượng nước mất qua sốt và nôn ói.
Cho paracetamol để hạ sốt nếu trẻ khó chịu. Không dùng aspirin hoặc NSAIDs như ibuprofen, vì các loại thuốc này có thể làm xuất huyết nặng thêm.
Theo dõi trẻ hàng ngày cho đến khi hết sốt. Kiểm tra Hct hàng ngày nếu được. Kiểm tra các dấu hiệu nặng của bệnh.
Cho nhập viện tất cả trẻ có dấu hiệu nặng (xuất huyết niêm mạc hoặc xuất huyết da nặng, sốc, thay đổi tri giác, co giật hoặc vàng da) hoặc có Hct tăng nhanh.
3. Sốt xuất huyết Dengue nặng
Sốt xuất huyết Dengue nặng được xác định khi có ít nhất một trong các triệu chứng sau đây:
- Thất thoát huyết tương có thể dẫn đến sốc (sốc sốt xuất huyết Dengue) và có bằng chứng tích tụ dịch
- Xuất huyết nặng
- Suy tạng nặng
Thất thoát huyết tương, đôi khi đủ nhiều để gây sốc, là biến chứng quan trọng nhất của bệnh sốt xuất huyết Dengue ở trẻ em. Sốc được định nghĩa khi bệnh nhân có hiệu áp (tức là chênh lệch giữa huyết áp tâm thu và huyết áp tâm trương) ≤ 20 mm Hg hoặc trẻ có dấu hiệu của giảm tưới máu (lạnh đầu chi, thời gian phục hồi mao mạch kéo dài hoặc mạch nhanh nhẹ). Tụt huyết áp tâm thu thường là dấu hiệu muộn. Sốc thường xảy ra vào ngày 4-5 của bệnh. Nếu sốc xảy ra sớm (ngày thứ 2 hoặc 3 của bệnh), hiệu áp thấp (≤ 10 mmHg) hoặc mạch và huyết áp không đo được chứng tỏ bệnh rất nặng.
Các biến chứng khác của sốt xuất huyết Dengue bao gồm chảy máu da hoặc niêm mạc, đôi khi có viêm gan và viêm não. Hầu hết các trường hợp tử vong xảy ra ở trẻ em sốc sâu, đặc biệt nếu bệnh trở nên phức tạp bởi quá tải dịch (xem bên dưới).
4. Chẩn đoán
Tại vùng dịch tễ sốt xuất huyết Dengue, nghi ngờ trẻ bị sốt xuất huyết nặng nếu trẻ có sốt kéo dài > 2 ngày, và có bất kỳ triệu chứng nào sau đây:
– Bằng chứng về sự thất thoát huyết tương
- Hct cao hoặc tăng dần
- Tràn dịch màng phổi hoặc tràn dịch màng bụng
– Suy tuần hoàn hoặc sốc
- tay chân lạnh, ẩm
- thời gian đổ đầy mao mạch kéo dài (> 3 giây)
- mạch nhẹ (mạch nhanh có thể không có ngay cả khi khối lượng tuần hoàn giảm nặng)
- huyết áp kẹp (xem phần trên)
– Xuất huyết tự phát
- chảy máu mũi hay nướu
- phân đen hoặc nôn màu cà phê
- bầm tím da hoặc chấm xuất huyết lan rộng
– Thay đổi tri giác
- li bì hay bứt rứt
- hôn mê
- co giật
– Triệu chứng tiêu hóa nặng
- nôn liên tục
- đau bụng tăng với cảm giác đau tức ở hạ sườn phải
- vàng da
5.Điều trị
Tất cả các bệnh nhân bị sốt xuất huyết Dengue nặng cần nhập viện tại bệnh viện với đầy đủ cơ sở vật chất cho điều trị truyền dịch cấp cứu và theo dõi sát huyết áp, Hct.
Điều trị bù dịch: bệnh nhân không sốc (hiệu áp > 20 mmHg)
Truyền dịch khi nôn ói nhiều lần hoặc Hct cao hoặc đang tăng nhanh.
Dùng dung dịch đẳng trương như normal saline và lactate Ringer’s (dung dịch Hartmann’s) hoặc glucose 5% trong lactate Ringer.
Bắt đầu với 6 ml/kg mỗi giờ trong 2 giờ, và sau đó giảm xuống 2-3 ml/ kg mỗi giờ càng sớm càng tốt, tùy theo đáp ứng lâm sàng.
Cung cấp lượng dịch tối thiểu cần thiết để duy trì tình trạng tưới máu và lượng nước tiểu tốt. Dịch truyền thường chỉ cần thiết trong 24-48 giờ, do hiện tượng thất thoát huyết tượng sẽ tự phục hồi sau thời gian đó.
Điều trị bù dịch: bệnh nhân sốc (hiệu áp < 20 mmHg)
Điều trị cấp cứu. Cho 10-20 ml/kg dịch tinh thể đẳng trương như lactate Ringer’s (dung dịch Hartmann) hoặc normal saline trong vòng 1 giờ.
- Nếu trẻ đáp ứng (thời gian đổ đầy mao mạch và tưới máu ngoại vi bắt đầu cải thiện, hiệu áp rộng ra), giảm xuống 10 ml/kg trong 1giờ và sau đó giảm dần còn 2-3 ml/kg mỗi giờ trong vòng từ 6-8 giờ.
- Nếu trẻ không đáp ứng (tiếp tục có dấu hiệu của sốc), cho thêm 20 ml/kg dịch tinh thể trong 1 giờ, hoặc xem xét cho 10 ml/kg dịch keo như dextran 70 hay 6% hoặc hetastarch 6% (khối lượng phân tử 200.000) trong 1 giờ. Quay lại dịch tinh thể càng sớm càng tốt theo hướng dẫn ở trên.
Có thể cần phải thêm một vài liều dịch nhỏ (5-10 ml/kg trong vòng 1 giờ) trong 24-48 giờ tiếp theo.
Điều chỉnh lượng dịch truyền dựa trên đáp ứng lâm sàng, ví dụ đánh giá dấu hiệu sinh tồn mỗi giờ, Hct và theo dõi chặt chẽ lượng nước tiểu. Những thay đổi của Hct có thể hữu ích trong hướng dẫn điều trị nhưng cần được lý giải dựa trên đáp ứng lâm sàng. Ví dụ, Hct tăng đi kèm với dấu hiệu sinh tồn không ổn định (đặc biệt huyết áp kẹp) chứng tỏ cần phải thêm một liều dịch nhanh, nhưng nếu lâm sàng đang ổn định thì việc thêm dịch không cần thiết, ngay cả khi Hct rất cao (50-55%). Trong những trường hợp này, tiếp tục theo dõi sát. Hct có bắt đầu hạ dần trong vòng 24 giờ tiếp theo khi bệnh chuyển qua giai đoạn tái hấp thu.
Trong hầu hết các trường hợp, dịch truyền có thể ngưng sau 36-48 giờ. Nhớ rằng quá nhiều dịch có thể dẫn đến tử vong do quá tải dịch.
Điều trị các biến chứng xuất huyết
- Xuất huyết niêm mạc có thể xảy ra ở bất kỳ bệnh nhân sốt xuất huyết Dengue nào nhưng thường không nặng. Nguyên nhân chủ yếu là do số lượng tiểu cầu thấp và hiện tượng này thường được cải thiện nhanh chóng trong tuần lễ thứ hai của bệnh.
- Nếu xảy ra xuất huyết nặng, thường gặp ở đường tiêu hóa, đặc biệt ở những bệnh nhân sốc nặng hoặc kéo dài. Xuất huyết nội có thể không rõ ràng trong nhiều giờ, cho đến khi thấy tiêu phân đen. Cần nghĩ tới khả năng này nếu sốc không cải thiện với dịch, đặc biệt khi bệnh nhi trở nên rất nhợt, nếu Hct giảm hoặc bụng chướng to và căng.
Ở trẻ có giảm tiểu cầu nặng (< 20.000/mm3), đảm bảo trẻ nghỉ ngơi tại giường và bảo vệ tránh chấn thương nhằm giảm nguy cơ chảy máu, không tiêm bắp.
Theo dõi tình trạng lâm sàng, Hct và nếu có thể, số lượng tiểu cầu.
Truyền máu hiếm khi cần thiết. Nếu có chỉ định, cần truyền một cách thận trọng do vấn đề quá tải dịch. Nếu nghi ngờ chảy máu nặng, cho 5-10 ml/kg máu tươi toàn phần hoặc 10 ml/kg hồng cầu lắng truyền chậm trong vòng 2-4 giờ, và quan sát đáp ứng lâm sàng. Xem xét lặp lại việc truyền máu nếu đáp ứng lâm sàng tốt và hiện tượng xuất huyết rõ rang được xác định.
Tiểu cầu đậm đặc (nếu có) chỉ được chỉ định khi có xuất huyết nghiêm trọng. Truyền tiểu cầu không có giá trị trong điều trị giảm tiểu cầu khi không có xuất huyết trên lâm sàng, chúng có thể có hại.
Điều trị quá tải dịch
Tình trạng quá tải dịch là biến chứng quan trọng trong điều trị sốc. Quá tải dịch có thể do:
- Dư thừa hoặc truyền dịch quá nhanh
- Sử dụng dịch nhược trương thay vì dịch tinh thể đẳng trương
- Duy trì dịch truyền dịch quá lâu (khi thất thoát huyết tương đã phục hồi)
- Sử dụng một lượng dịch lớn ở trẻ bị thất thoát huyết tương nặng
- Dấu hiệu sớm:
Thở nhanh
Rút lõm ngực
Tràn dịch màng phổi lượng nhiều
Báng bụng
Phù mô mềm hay phù quanh hốc mắt
- Dấu hiệu muộn:
- Phù phổi
- Tím tái
- Sốc không hồi phục (thường do sự kết hợp của giảm thể tích tuần hoàn liên tục và suy tim)
Việc xử trí quá tải dịch thay đổi tùy vào tình trạng của trẻ đã ra sốc hay chưa:
- Trẻ em vẫn còn sốc mà đã có dấu hiệu quá tải dịch nặng cực kỳ khó khăn trong điều trị và có tỷ lệ tử vong
Lặp lại liều nhỏ dịch keo, kèm thêm với thuốc vận mạch
Tránh thuốc lợi tiểu, vì chúng sẽ gây ra sự suy giảm hơn nữa thể tích nội mạch.
Chọc hút dịch trong tràn dịch màng phổi lượng nhiều hoặc bụng báng căng có thể cần thiết để làm giảm triệu chứng hô hấp, nhưng mang nguy cơ chảy máu trong thủ thuật.

Nếu có, xem xét chỉ định thông khí áp lực dương trước khi tiến triển đến phù phổi.
- Nếu đã ra sốc nhưng trẻ có hiện tượng thở nhanh hay khó thở và tràn dịch màng phổi lượng nhiều, cho furosemide uống hoặc TM 1 mg/kg một hoặc hai lần một ngày trong 24 giờ và cung cấp
- Nếu sốc đã được giải quyết và trẻ ổn định, ngừng truyền dịch và cho trẻ nghỉ ngơi tuyệt đối trên giường trong 24-48 giờ. Lượng dịch dư thừa sẽ được tái hấp thu và thải dần qua cơ chế bài niệu.
Điều trị hỗ trợ
Điều trị sốt cao với paracetamol nếu trẻ cảm thấy khó chịu. Không dùng aspirin hoặc các NSAIDs như ibuprofen, vì chúng làm nặng thêm xuất huyết.
Không cho steroid.
Co giật không phổ biến trên trẻ bị sốt xuất huyết Dengue nặng. Nếu có, xử trí như hướng dẫn trong
Nếu trẻ hôn mê, làm theo các hướng dẫn.
Trẻ em bị sốc hoặc suy hô hấp cần được thở oxy, nếu có thể cho thở áp lực dương liên tục qua mũi .
Hạ đường huyết (glucose máu < 2,5 mmol/lít hoặc < 45 mg/dl) không thường gặp. Nếu có, cho glucose TM như hướng dẫn
Nếu trẻ bị tổn thương gan nặng, xem hướng dẫn điều trị
Theo dõi
Đối với trẻ đang sốc, theo dõi các dấu hiệu sinh tồn mỗi giờ (đặc biệt là hiệu áp, nếu có thể) cho đến khi bệnh nhi ổn định, kiểm tra Hct ba hoặc bốn lần một ngày. Bác sĩ nên khám lại bệnh nhi ít nhất bốn lần một ngày và không cho y lệnh dịch truyền trước quá 6 giờ.
Đối với trẻ không sốc, điều dưỡng nên kiểm tra dấu hiệu sinh tồn của trẻ (nhiệt độ, mạch và huyết áp) ít nhất bốn lần một ngày và Hct mỗi ngày một lần, và bác sĩ nên khám lại các bệnh nhân ít nhất một lần mỗi ngày.
Kiểm tra số lượng tiểu cầu hàng ngày trong giai đoạn cấp, nếu có thể.
Ghi hồ sơ chi tiết tất cả lượng dịch nhập và xuất.
Để lại một phản hồi