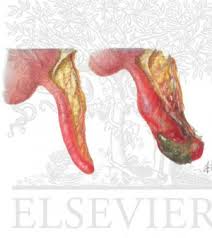
Viêm ruột thừa là do tắc nghẽn lòng ruột thừa. Viêm ruột, tăng sản lympho và nhiễm ký sinh trùng tiêu hóa có thể gây ra tắc nghẽn. Nếu viêm ruột thừa không được phát hiện sẽ bị vỡ ruột thừa, dẫn đến viêm phúc mạc và hình thành ổ áp–xe.
1. Viêm ruột thừa
Viêm ruột thừa là do tắc nghẽn lòng ruột thừa. Viêm ruột, tăng sản lympho và nhiễm ký sinh trùng tiêu hóa có thể gây ra tắc nghẽn. Nếu viêm ruột thừa không được phát hiện sẽ bị vỡ ruột thừa, dẫn đến viêm phúc mạc và hình thành ổ áp–xe.
Chẩn đoán
Rất khó khăn, đặc biệt là ở trẻ nhỏ.
- Sốt, chán ăn, nôn (thay đổi)
- Có thể khởi phát với đau quanh rốn, nhưng dấu hiệu lâm sàng quan trọng nhất là đau dai dẳng và đau ở góc phần tư dưới bên phải bụng.
- Có thể bị nhầm với các bệnh nhiễm trùng đường tiết niệu, sỏi thận, bệnh lý buồng trứng, viêm hạch mạc treo, viêm túi thừa
Tăng số lượng tế bào bạch cầu. Siêu âm kiểm tra có thể rất hữu ích.
Điều trị
Cho trẻ nhịn
Cho chất lỏng IV
– Truyền dịch. Điều trị sốc, nếu có, với normal saline 20 ml/kg truyền nhanh . Nếu còn sốc, lặp lại các liều bolus tiêm mạch 20 ml/kg, nhưng theo dõi sát để tránh quá tải tuần hoàn. Nếu không sốc nhưng trẻ bị mất nước, cho 10–20 ml/kg normal saline với glucose 5% trong 20 phút, và cung cấp 150% lượng dịch theo nhu cầu căn bản .
Cho thuốc kháng sinh khi có chẩn đoán: ampicillin (25–50 mg/kg tiêm bắp hoặc tiêm mạch bốn lần một ngày), gentamicin (7,5 mg/kg tiêm bắp hoặc tiêm mạch một lần một ngày) và metronidazole (10 mg/kg ba lần một ngày).
Hội chẩn khẩn với một bác sĩ phẫu thuật có kinh nghiệm trong phẫu thuật nhi khoa. Cắt ruột thừa nên được thực hiện càng sớm càng tốt để tránh thủng, viêm phúc mạc và hình thành áp-xe. Mặc dù phẫu thuật và có thể sai về chẩn đoán nhưng vẫn tốt hơn là trì hoãn để viêm phúc mạc xảy ra.
2. Tắc ruột sau giai đoạn sơ sinh
Tắc ruột có thể do thoát vị nghẹt, do dính (sẹo từ phẫu thuật trước đó), nhiễm giun đũa hoặc lồng ruột .
Chẩn đoán
- Biểu hiện lâm sàng tùy thuộc mức độ tắc nghẽn. Tắc ruột cao có biểu hiện nôn ói nhiều và ít chướng bụng. Trong khi tắc ruột thấp thì chướng bụng nhiều và nôn ói muộn.
- Điển hình là đau bụng quặn từng cơn, bụng chướng và không trung tiện được
- Có thể được nhìn thấy sóng nhu động ruột qua thành bụng.
- X–quang bụng cho thấy các quai ruột dãn với mực nước hơi.
Điều trị
Nhịn ăn
Hồi sức bằng dịch truyền. Hầu hết trẻ tắc ruột có dấu hiệu nôn ói và mất nước.
Nếu có sốc, truyền normal saline 20 ml/kg. Nếu vẫn còn sốc, lặp lại liều 20 ml/kg, nhưng theo dõi sát dấu hiệu quá tải tuần hoàn không. Nếu trẻ không sốc nhưng có mất nước, truyền 10–20ml/kg normal saline với glucose 5% trong 20 phút.
Đặt ống thông mũi dạ dày để giảm buồn nôn và nôn và phòng ruột thủng bằng cách giảm áp
Nhanh chóng hội chẩn với bác sĩ ngoại
3. Lồng ruột
Lồng ruột là một dạng tắc ruột, trong đó một đoạn của ruột lồng vào đoạn tiếp theo. Vị trí thường gặp nhất là ở chỗ nối hồi manh tràng.

Chẩn đoán
- Thường xảy ra ở trẻ em < 2 tuổi, nhưng có thể xảy ra ở trẻ lớn.
- Biểu hiện lâm sàng:
- Sớm: đau quặn bụng và nôn ói. Đứa trẻ khóc vì đau và co chân lên.
- Muộn: xanh xao, chướng bụng, đau, tiêu ra máu và mất nước.
- Sờ thấy khối ở bụng (bắt đầu ở góc phần tư dưới bên phải và có thể lan dọc theo khung đại tràng).
Điều trị
Nhanh chóng hội chẩn với bác sĩ ngoại. Tiến hành phẫu thuật nếu không thể giải quyết với tháo lồng bằng hơi hoặc barium. Nếu ruột thiếu máu cục bộ hay hoại tử, cắt bỏ ruột.
Chuyển bệnh nếu không có kinh nghiệm trong việc tháo lồng bằng hơi hoặc barium, hoặc không thể chụp X–quang.
Để giảm bớt lồng ruột, đặt ống 35 ml Foley vào trực tràng; bơm túi phồng lên, và khép mông trẻ lại. Truyền dung dịch barium trong normal saline vào từ độ cao 1 m và quan sát trên phim X–quang bụng. Chẩn đoán xác định khi barium tạo thành hình lõm chén. Áp lực của cột của barium sẽ từ từ làm giảm lồng ruột; việc giảm lồng ruột hoàn tất khi nhiều quai ruột non được đổ đầy barium.
Đặt một ống thông mũi dạ dày.
Hồi sức bằng truyền dịch. Nếu có sốc, truyền normal saline 20 ml/kg. Nếu vẫn còn sốc, lặp lại liều 20 ml/kg, nhưng theo dõi sát dấu hiệu quá tải tuần hoàn không. Nếu trẻ không sốc nhưng có mất nước, truyền 10–20ml/kg normal saline với glucose 5% trong 20 phút.
Cho kháng sinh nếu có dấu hiệu nhiễm trùng (sốt, viêm phúc mạc). Cho ampicillin (25–50 mg /kg tiêm bắp hoặc tiêm mạch bốn lần một ngày), gentamicin (7,5 mg/kg tiêm bắp hoặc tiêm mạch một lần một ngày) và metronidazole (10 mg/kg ba lần một ngày). Thời gian dùng kháng sinh sau phẫu thuật tùy thuộc vào mức độ nghiêm trọng của bệnh: lồng ruột không biến chứng cải thiện với tháo lồng bằng hơi, dùng kháng sinh trong 24–48 giờ sau phẫu thuật; thủng ruột hoặc phải cắt ruột, tiếp tục kháng sinh trong vòng 7–14 ngày, tùy theo đáp ứng.
Để lại một phản hồi